整形外科のご案内
特長
専門的な診療体制
脊椎脊髄外科指導医を含む7名の脊椎外科医、2名の手の外科指導医、4名の整形外科専攻医、計13名の医師が常勤し、診療・研究・教育を行っています。また、東京科学大学(旧東京医科歯科大学)整形外科脊椎班および上肢班の重点基幹病院として、近隣の関連病院と連携を取り、専門的な診療を提供しています。
膝・股関節疾患への対応
膝や股関節の疾患については、獨協医科大学埼玉医療センターより非常勤の関節外科専門医が診療を担当しています。さらに、川口工業総合病院、埼玉県立がんセンター、さいたま赤十字病院、獨協医科大学埼玉医療センター、埼玉石心会病院、草加市立病院などの近隣病院とも連携し、患者さんが最適な治療を受けられるよう支援しています。
主な対象疾患
整形外科は、骨、筋肉、腱、神経などの姿勢の保持や身体の運動に関わる重要な構造物の異常(痛み、変形、機能障害など)を診断し、治療する診療科です。具体的には、以下のような症状や疾患に対応しています。
外傷(骨折、腱断裂、神経損傷など)
肩こり、腰痛、背骨の変形
脊髄神経の障害
加齢に伴う骨や関節の変形
整形外科が扱う部位は、首から手足の先まで幅広く、外傷や加齢による変化が起きやすい領域です。
手術
当科では月曜日から金曜日まで毎日、午前・午後に手術を実施しています。
脊椎・脊髄グループは、頭蓋頚椎移行部から腰仙椎までの広範囲の手術を行っています。
上肢グループでは、肩や手指の痛み、しびれの診療を得意としており、2021年からは手関節鏡を用いた関節内手術も行っています。特に世界最細のNeedle scopeは指などの関節内病変も観察可能であり、より詳細な治療を行えるようになりました。
2024年度の手術件数は合計1,424件(うち脊椎手術922件、上肢手術492件)となっております。
学会認定施設
日本整形外科学会:研修施設
脊椎・脊髄疾患
脊椎・脊髄疾患の治療について
首の痛み、肩の凝り、腰の痛み、手の痛みしびれ、足の痛みしびれといった症状を訴える患者さんの 診断、治療を得意としています。
主な治療(脊椎の手術)
内視鏡下腰椎後方手術
内視鏡下腰椎後方手術は、先端にカメラがついた直径16mmの金属の筒を挿入し、拡大されたモニターを見ながら神経の圧迫をとる最小侵襲手術です。
腰椎椎体間固定術
腰椎のズレや椎間板が原因の腰痛や下肢の神経痛を訴える患者さん、椎間孔狭窄での神経の圧迫を取り除くために椎間関節を切除する必要のある患者さん、脊椎アライメントを矯正する必要のある患者さんなどに対しては腰椎後方から神経の圧迫を解除し片側より椎体間にケージを挿入、次いで金属製のスクリューで椎体間を固定する手術(片側進入腰椎後方椎体間固定術)を行っています。また、腹側からのケージ挿入(前側方固定)や、経皮的金属固定(経皮的椎弓根スクリュー固定)を行うことにより、筋肉や靱帯、骨、関節などの正常組織への不必要な侵襲を軽減する工夫も行っています。手術後の入院期間は1~2週間程度です。
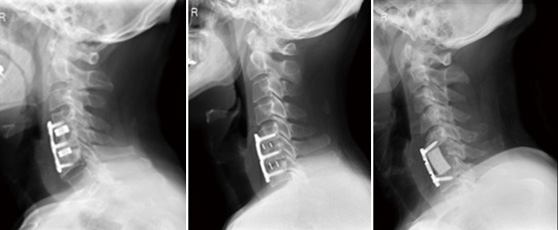
頚椎前方除圧固定術
頚椎症性脊髄症、頚椎椎間板ヘルニア、頚椎後縦靭帯骨化症などの場合、頚椎前方から脊髄、神経根の圧迫が生じているため、10頚椎前方除圧固定術が選択される場合があります。一般的な頚椎前方除圧固定術では、骨移植のために、骨盤や腓骨を採取する必要がありますが、当科では、採骨部痛を軽減するためにケージや人工骨を用いて固定を行っています。さらに、プレート固定を併用しますので、手術後のカラー固定期間が短縮でき、早期に社会復帰することが可能です。手術後の入院期間は1~2週間程度です。
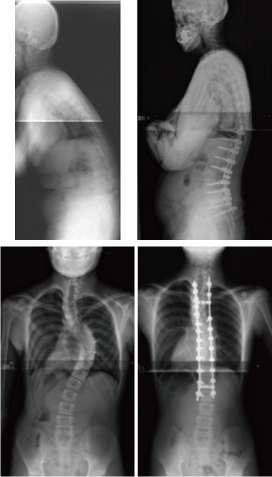
脊椎変形に対する矯正手術
思春期特発性側弯症や胸腰椎圧迫骨折後の後弯変形、加齢変性による後側弯症をはじめとする成人脊椎変形に対して、インストルメンテーションによる後方多椎間矯正固定術を適用し、高い矯正率を達成しています。特に、成人後弯変形に対しては前側方からの矯正や各種骨切り術を積極的に取り入れ、脊髄モニタリングやナビゲーションシステム、O-armイメージングシステムを用いることにより安全性を高める工夫をしています。
なお、特発性側弯症については、第2・4週火曜日 午後 / 毎週木曜日 午後に側わん外来(予約制) を設置しています。くわしくは、外来担当医表 をご参照ください。
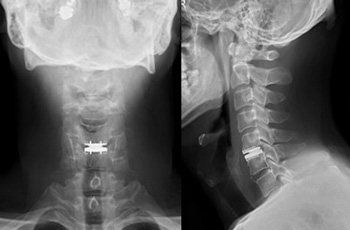
頚椎人工椎間板置換術
頚椎人工椎間板置換術を行っております。
それに対し、人工椎間板置換術は、椎間板を摘出した後に可動性を有するインプラントを設置する手術手技です。神経組織への圧迫を取り除いた後に、固定はせずに本来の椎間の可動性を保ちます。罹患椎間の可動性を温存することにより隣接する椎間への負担を減らし、新たな障害発生を防ぐ目的で開発されました。
頚椎人工椎間板は既に欧米、アジア諸国で広く承認されており、患者さんの治療に使われてきております。2017年に本邦で頚椎人工椎間板置換術が承認され、頚椎椎間板ヘルニア、頚椎症性神経根症、頚椎症性脊髄症に対して実施することが可能となりました。当院は手術指導施設に指定されており、頚椎の人工椎間板手術を行うことができます。
腰痛椎間板ヘルニアに対する椎間板内酵素注入療法
腰椎椎間板ヘルニアに対する根治的な治療としては、いままでは手術による治療しか選択肢がありませんでしたが、新しい治療法として椎間板内酵素注入療法があります。
この治療法を行うためには、医師と施設それぞれに必要な要件が定められていますが、当院ではこの要件を満たしております。しかしながら椎間板内酵素注入療法はすべてのタイプのヘルニアに効果があるわけではなく、ヘルニコア®が無効なタイプや、手術が必要なタイプのヘルニアもあるため、ご希望の方すべてに行えるわけではありません。投与前にMRIやレントゲンなど診察による評価が必要になりますので、ご希望の場合は一度受診をしていただきご相談ください。
側わん外来(第2・4週火曜日 午後、毎週木曜日 午後[予約制])
側わん外来では、主に思春期特発性側弯症の診断、装具治療、定期的経過観察を行っています。初診紹介予約 」にてご予約をお取りください。
手外科疾患
手外科疾患の治療について
肩の痛み、手のしびれといった症状を訴える患者さんの診断、治療を得意としています。
主な治療(上肢の手術)
橈骨遠位端関節内骨折に対する関節鏡視下プレート固定術
橈骨遠位端骨折は脆弱性骨折のうち50~60歳代の比較的若い年齢に発生することが多いです。近年はガイドラインでも関節内骨折は掌側ロッキングプレートがゴールデンスタンダードとして推奨されています。しかし、関節内骨折であるため、手術に際しては適切なプレート選択と関節面の整復が重要となります。2021年から導入した関節鏡を併用し、より正確な整復固定を行えるようになりました。また、Dual Energy CTにより屈筋腱、伸筋腱の状態も観察でき、超音波検査と共に腱傷害を回避することが可能です。
実績
脊椎の手術
2016年度
2017年度
2018年度
2019年度
2020年度
901 例
898 例
960 例
976 例
883 例
上肢の手術
2020年度
2021年度
2022年度
2023年度
2024年度
254 例
288 例
374 例
422 例
492 例
入院について
入院生活
整形外科の総ベッド数は57床で4床室・2床室・1床室があります。一部を除き、基本的には各お部屋にはトイレ、洗面所が完備しています。
入院期間
疾患、手術内容にもよりますが、一般的には手術後5日~3週間程度の入院になります。順調に経過した場合は手術翌日から2~3日で座ったり歩いたりできるようになります。マヒがある患者さんの場合は、歩行開始後にリハビリをおこなうことがあります。 当院では日帰り手術センターを利用して入院前に脊椎検査を行うことで、手術前の入院期間を短縮しています。
手術費用概算
※診断病名や手術術式、手術材料、合併症など、また、入院期間によっては金額が大幅に上下する 場合がありますのでご了承下さい。
よくある質問
腰椎椎間板ヘルニアとはどのような病気ですか。
椎間板とは腰の骨の間に挟まっているクッションで、消しゴムのような柔らかさを持っています。このクッションのおかげで腰は衝撃を和らげ動くことができるわけですが、年齢とともにクッションが劣化し腰痛や下肢のしびれや痛みを起こすようになります。これを腰椎椎間板ヘルニアと呼んでいます。当科では脊椎専門医が正しく診察し、MRIの所見を診断し、治療に当たることができます。
背骨の検査は痛いですか。
背骨の検査には、神経を写す脊髄造影と椎間板ヘルニアを写す椎間板造影があります。これらの検査は針を刺すので痛みを伴います。しかし、最近ではMRIと呼ばれる検査があり、この検査は40分程度仰向け寝ているだけで、神経、椎間板ヘルニアの両方を見ることができます。
背骨の手術ではどのくらい安静にする必要がありますか。
背骨の手術では、一昔前は手術後2週間~4週間程度の長期安静臥床を必要としていました。しかし最近は、患者さんの状態にもよりますが、単純な背骨の手術では手術後翌日、 複雑な手術は手術後2~3日目に座ったり、歩いたりできるようになっています。